ΚΑΡΚΙΝΟΣ ΜΑΣΤΟΥ - ΜΑΣΤΕΚΤΟΜΗ
Οι παθήσεις του μαστού αποτελούν σημαντικό ιατρικό θέμα στην εποχή μας αφού αφορούν σχεδόν το 50% του πληθυσμού. Ιδιαίτερα ο Καρκίνος του Μαστού αυξάνεται με γρήγορους ρυθμούς, πλησιάζοντας τις 6.000 νέες περιπτώσεις ετησίως στη χώρα μας, κατέχοντας την πρώτη θέση μεταξύ των γυναικολογικών καρκίνων (24%) και αποτελώντας τη συχνότερη αιτία θανάτου γυναικών ηλικίας από 45 έως 60 ετών (1.500 θάνατοι ετησίως).
Ωστόσο, ο Καρκίνος του Μαστού είναι μια νόσος, που θεραπεύεται σε σημαντικό βαθμό, εάν διαγνωστεί εγκαίρως: ο έλεγχος των παραγόντων κινδύνου και ο προληπτικός έλεγχος συντελούν στη μείωση της πιθανότητα θανάτου της ασθενούς κατά 25%!
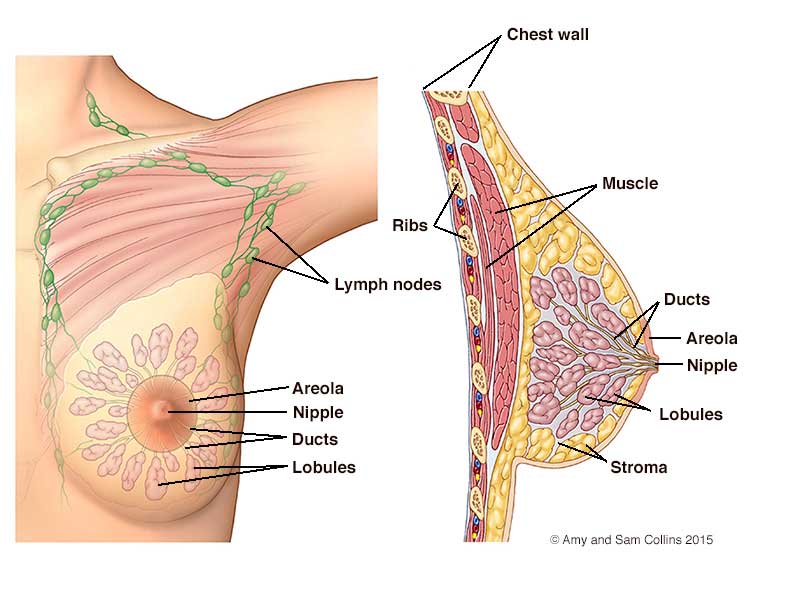
ΛΙΓΑ ΛΟΓΙΑ ΓΙΑ ΤΟΝ ΚΑΡΚΙΝΟ ΜΑΣΤΟΥ
Ο καρκίνος του μαστού είναι ο πιο συχνός καρκίνος στις γυναίκες. Πρόκειται για έναν από τους αρχαιότερους καρκίνους: οι παλαιότερες αναφορές υπάρχουν στην αρχαία Αίγυπτο περίπου το 1.600 π.Χ., ενώ κατά τα βυζαντινά χρόνια η αυτοκράτειρα Θεοδώρα, σύζυγος του Ιουστινιανού, πιθανώς απεβίωσε από τη νόσο. Είναι ο συχνότερος τύπος γυναικείου καρκίνου στο δυτικό κόσμο. Μία στις οκτώ γυναίκες προσβάλλεται από τη νόσο ή, διαφορετικά, το 13% του γυναικείου πληθυσμού θα νοσήσει κατά τη διάρκεια της ζωής του. Είναι το συχνότερο κακόηθες γυναικολογικό νεόπλασμα (24%) και η συχνότερη αιτία θανάτου γυναικών 45-60 ετών: ο κίνδυνος εμφάνισης αφορά, λιγότερο ή περισσότερο, όλες τις ηλικίες από 20-90 ετών, αυξάνεται με την πάροδο του χρόνου, ενώ τετραπλασιάζεται μετά την εμμηνόπαυση! Δυστυχώς όμως το 25% των περιπτώσεων αφορά νέες γυναίκες < 45 ετών και είναι ο συχνότερος τύπος καρκίνου κατά την εγκυμοσύνη και το θηλασμό. Στην Ελλάδα κάθε χρόνο έχουμε περίπου 4.500 νέα κρούσματα αυτής της κακοήθειας και 1.500 θανάτους: κάθε δυόμισι ώρες διαγιγνώσκεται ένα νέο περιστατικό και κάθε έξι ώρες μια γυναίκα πεθαίνει από τη νόσο. Ο καρκίνος του μαστού είναι μια νόσος που θεραπεύεται σε σημαντικό βαθμό εάν διαγνωστεί εγκαίρως: ο προσυμπτωματικός έλεγχος μπορεί να μειώσει την πιθανότητα θανάτου από τη νόσο κατά 25%!
ΟΛΑ ΤΑ ΕΙΔΗ ΤΩΝ ΒΙΟΨΙΩΝ
ΠΑΡΑΓΟΝΤΕΣ ΚΙΝΔΥΝΟΥ – ΠΡΟΔΙΑΘΕΣΗ
α) ηλικία: 80% των περιπτώσεων αφορά γυναίκες > 50 ετών, ενώ μία στις 100 περιπτώσεις αφορά άνδρα 60-70 ετών μ’ επιθετικότερη πορεία!
β) ατομικό ιστορικό: καρκίνος μαστού στον ένα μαστό συνεπάγεται αυξημένο κίνδυνο και στον άλλο μαστό.
γ) οικογενειακό ιστορικό: η ύπαρξη σε συγγενείς α’ βαθμού (μητέρα, αδελφή, κόρη) καρκίνου του μαστού ή των ωοθηκών.
δ) γενετική προδιάθεση: 5-10% των καρκίνων του μαστού είναι κληρονομικοί (95% διαπιστωμένες μεταλλάξεις των ογκογονιδίων BRCA1 & BRCA2).
ε) ορμονικό ιστορικό: πρώιμη εμμηναρχή & όψιμη εμμηνόπαυση, ηλικία γέννησης του πρώτου παιδιού (σε μεγαλύτερες ηλικίες η τεκνοποίηση συνεπάγεται μεγαλύτερο κίνδυνο), θεραπευτική λήψη ορμονών (οιστρογόνων & προγεστερόνης) για διάστημα > των 4 ετών, ινοκυστική μαστοπάθεια, αντισυλληπτικά χάπια (αν και η αύξηση του κινδύνου είναι μικρή εάν η χρήση είναι σύντομης διάρκειας).
στ) ανθρωπομετρικοί παράγοντες: το υψηλό ανάστημα, λευκή φυλή, μεγάλο αδενικό στοιχείο στους μαστούς, παχυσαρκία μετεμμηνοπαυσιακών γυναικών (με ιδιαίτερη πρόσληψη λίπους στο άνω μέρος του σώματος).
ζ) περιβαλλοντικοί παράγοντες: έκθεση σε ακτινοβολία, αυξημένη κατανάλωση αλκοόλ, κάπνισμα.
ΣΗΜΕΙΑ & ΣΥΜΠΤΩΜΑΤΑ
Το πιο σύνηθες προειδοποιητικό σημείο του καρκίνου του μαστού είναι ένα συμπαγές ογκίδιο, συνήθως καθηλωμένο, ή μια περιοχή σκληρίας, που μπορεί να πονάει ή όχι. Άλλα σημεία είναι τα παρακάτω:
α) Έκκριση ορώδους, σκουρόχρωμου ή αιμορραγικού υγρού από τη θηλή.
β) Εισολκή θηλής (να είναι στραμμένη προς τα μέσα και καθηλωμένη).
γ) Το δέρμα πάνω από τον όγκο να μοιάζει με φλοιό πορτοκαλιού ή να παρουσιάζει εσοχές (κοιλότητες) σε περιοχές εξάπλωσης του όγκου.
δ) Αλλαγή στο σχήμα ή στο περίγραμμα του μαστού (εκτός, φυσικά, των γνωστών διαφοροποιήσεων κατά την εγκυμοσύνη, την περίοδο ή την ύπαρξη κύστεων, αδενωμάτων κ. α.).
- Η χειρουργική θεραπεία για τον καρκίνο του μαστού χωρίζεται σε δύο κατηγορίες: τη συντηρητική ή ογκοπλαστική χειρουργική μαστού (BCT) και τη μαστεκτομή.
- Η BCT περιλαμβάνει την αφαίρεση της ελάχιστης δυνατής ποσότητας μαζικού αδένα για το επιθυμητό ογκολογικό χειρισμό σε συνδυασμό με την ογκοπλαστική και αισθητική αποκατάσταση του μαστού στην ίδια χειρουργική επέμβαση και ακολουθεί ακτινοθεραπεία του μαστού.
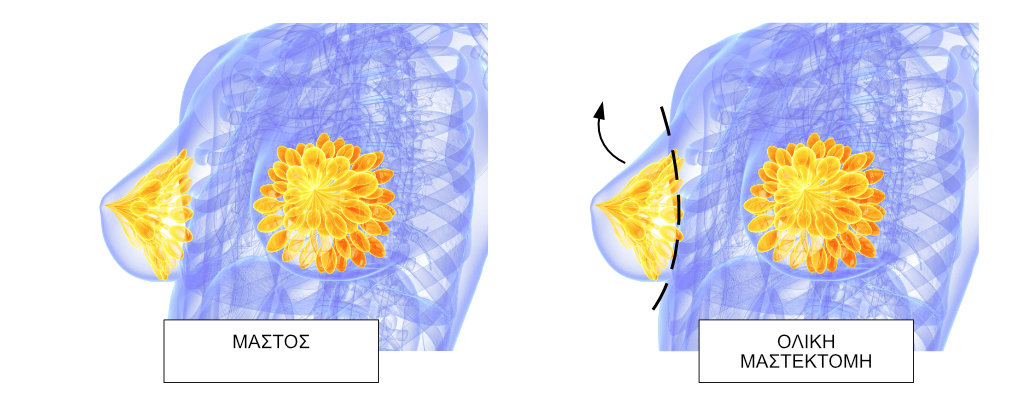
- Η μαστεκτομή είναι μια χειρουργική επέμβαση για την αντιμετώπιση του καρκίνου του μαστού, όπου αφαιρείται ολόκληρος ο μαζικός αδένας (ολική μαστεκτομή) και μπορεί να πραγματοποιηθεί προφυλακτικά σε γυναίκες με υψηλό κίνδυνο εμφάνισης καρκίνου του μαστού (προφυλακτική μαστεκτομή).
Η χειρουργική μαστού περιλαμβάνει το πλήρες φάσμα των τεχνικών αντιμετώπισης των παθήσεων και ειδικότερα του καρκίνου του μαστού, συμπεριλαμβανομένων της ραδιοϊσοτοπικής εντόπισης του λεμφαδένα φρουρού, της ογκοπλαστικής χειρουργικής για καλύτερο αισθητικό αποτέλεσμα και επεμβάσεων αποκατάστασης του μαστού μετά από μαστεκτομή. Ανάλογα με τον τύπο του καρκίνου, το μέγεθος του όγκου, την ύπαρξη διηθημένων λεμφαδένων τοπικά ή την ύπαρξη απομεμακρυσμένων μεταστάσεων ο χειρουργός και η ασθενής αποφασίζουν τη θεραπευτική διαδικασία.
Συναπόφαση χειρουργού – Ασθενούς για το πλάνο.
Επικοινωνία και συνεργασία μεταξύ ασθενούς και ιατρού. Δημιουργία ομαδικού κλίματος.
ΧΕΙΡΟΥΡΓΙΚΗ ΑΝΤΙΜΕΤΩΠΙΣΗ
ΜΟΝΟ ΜΑΣΤΟΣ:
- ΕΥΡΕΙΑ ΕΚΤΟΜΗ – ΤΕΤΑΡΤΕΚΤΟΜΗ: Εκτομή του όγκου με υγιές τμήμα ιστού γύρω από αυτόν και σε έκταση τουλάχιστον 2 cm. H τεταετεκτομή αφορά την αφαίρεση όλου του τεταρτημορίου του μαστού.
- ΟΛΙΚΗ Ή ΑΠΛΗ ΜΑΣΤΕΚΤΟΜΗ: Αφαίρεση όλου του μαζικού αδένα μαζί με το υπερκείμενο δέρμα.
Χειρουργική Μαστού και σύστοιχης μασχάλης:
- ΕΚΤΕΤΑΜΕΝΗ ΟΛΙΚΗ ΡΙΖΙΚΗ ΜΑΣΤΕΚΤΟΜΗ: Ολική Μαστεκτομή και Πλήρης Λεμφαδενικός καθαρισμός Μασχάλης με διατομή του μείζονος ή ελάσσονος θωρακικού μυός (Ριζική Μαστεκτομή κατά HALSTED).
- ΤΡΟΠΟΠΟΙΗΜΕΝΗ ΡΙΖΙΚΗ ΜΑΣΤΕΚΤΟΜΗ (ΚΑΤΑ PATTEY): Διατήρηση του μείζονος θωρακικού μυός που επιτρέπει την προσπέλαση στην κορυφή της μασχάλης και στους λεμφαδένες μεταξύ των θωρακικών μυών ( λεμφαδένες του Rotter).
- ΜΑΣΤΕΚΤΟΜΗ ΜΕ ΔΙΑΤΗΡΗΣΗ ΔΕΡΜΑΤΟΣ (SKIN SPARING MASTECTOMY): Αφαίρεση συμπλέγματος θηλής – άλω, όλου του μαζικού αδένα μαζί με τους λεμφαδένες της μασχάλης. Το έλλειμμα της περιοχής θηλής – άλω αποκαθίσταται εύκολα με μυοδερματικό κρημνό ή τοποθέτηση διατατήρα / πρόθεσης σιλικόνης, με πολύ καλό κοσμητικό αποτέλεσμα.
- ΥΠΟΔΟΡΙΟΣ ΜΑΣΤΕΚΤΟΜΗ (NIPPLE SPARING MASTECTOMY): Αφαίρεση του 95% του μαζικού ιστού με παραμονή ενός μικρού ποσοστού μαζικού αδένα κάτω από το σύμπλεγμα θηλής – θηλαίας άλω. Προσφέρεται για σύγχρονη αποκατάσταση με πρόθεση σιλικόνης κάτω από το μείζονα θωρακικό μυ.
ΣΥΝΤΗΡΗΤΙΚΗ ΧΕΙΡΟΥΡΓΙΚΗ ΜΑΣΤΟΥ – ΟΓΚΟΠΛΑΣΤΙΚΗ
Αναφέρεται στην Ευρεία Τοπική εκτομή του όγκου ή στην τεταρτεκτομή σε συνδυασμό με πλήρη ή μερικό Λεμφαδενικό Καθαρισμό Σύστοιχης Μασχάλη με σκοπό την:
- Επίτευξη Ισοδύναμου Θεραπευτικού Αποτελέσματος.
- Άριστο Κοσμητικό Αποτέλεσμα και Διατήρηση του Μαστού.
- Τομές να μπορούν να συμπεριληφθούν σε πεδίο πιθανής μαστεκτομής.
ΚΡΙΤΗΡΙΑ ΕΠΙΛΟΓΗΣ ΓΙΑ ΣΥΝΤΗΡΗΤΙΚΗ ΕΠΕΜΒΑΣΗ
- Μέγεθος όγκου ≤ 2 cm.
- Μέγεθος Μαστού : επιτρέπει το καλό κοσμητικό αποτέλεσμα.
- Θέση όγκου: π.χ. υποθηλαίοι όγκοι δεν προσφέρονται.
- Εξασφάλιση Υγειών ορίων Εκτομής.
- Απουσία Εκτεταμένης Ενδοπορικής Επέκτασης όγκου.
- Απουσία Διάσπαρτων Αποτιτανώσεων, Δυσπλαστικών μαστών.
- Απουσία Κλινικής & Μαστογραφικής πολυκεντρικότητας.
- Απουσία Ιστορικού Ακτινοθεραπείας ( για άλλη νόσο).
- Αναγκαιότητα συμπληρωματικής ακτινοθεραπείας.
- Συναπόφαση Ασθενούς (μικρή πιθανότητα υποτροπής).
ΜΑΣΤΕΚΤΟΜΗ
Πρέπει να γίνεται όταν υπάρχουν αντενδείξεις για τη διατήρηση του μαστού (όγκος Ø ≥ 4 cm, υποθηλαία θέση όγκου, φλεγμονώδης καρκίνος μαστού) και όταν δεν μπορεί να εξασφαλιστεί άριστο κοσμητικό αποτέλεσμα.
ΧΕΙΡΟΥΡΓΙΚΗ ΜΑΣΧΑΛΙΑΙΩΝ ΛΕΜΦΑΔΕΝΩΝ
- Προγνωστικός Δείκτης της συμπεριφοράς και της τελικής έκβασης της νόσου με μεγάλη αξιοπιστία.
- Επιτρέπει την απόφαση για συστηματική Θεραπεία που μειώνει την θνησιμότητα από τη νόσο κατά 30%.
- Ακριβής σταδιοποίηση της Νόσου.
- Ακριβής αριθμός θετικών λεμφαδένων / ανατομικό επίπεδο.
- Τοπικός έλεγχος της νόσου ( Πιθανή αποφυγή ακτινοβολίας).
ΠΛΗΡΗΣ ΛΕΜΦΑΔΕΝΙΚΟΣ ΚΑΘΑΡΙΣΜΟΣ
Αναφέρεται στην αφαίρεση και των τριών επιπέδων των μασχαλιαίων λεμφαδένων συνδυάζοντας την απόλυτη πληροφόρηση όσο αφορά το στάδιο της νόσου, τον σχεδιασμό της συστηματικής χημειοθεραπείας κι επιτυγχάνοντας τον απόλυτο τοπικό έλεγχο της νόσου (αποφυγή ακτινοθεραπείας). Είναι υπεύθυνος όμως για τον βαθμό νοσηρότητας ιδίως εάν συνοδεύει συντηρητική χειρουργική αντιμετώπιση:
ΝΟΣΗΡΟΤΗΤΑ ΛΕΜΦΑΔΕΝΙΚΟΥ ΚΑΘΑΡΙΣΜΟΥ ΜΑΣΧΑΛΗΣ:
- ΥΠΑΙΣΘΗΣΙΑ ΜΑΣΧΑΛΗΣ →70-80%.
- ΠΟΝΟΣ → 25%.
- ΠΕΡΙΟΡΙΣΜΟΣ ΚΙΝΗΣΗΣ ΩΜΟΥ → 10-15%.
- ΛΕΜΦΟΙΔΗΜΑ ΚΑΤΩ ΑΚΡΟΥ →10-15%.
ΛΕΜΦΑΔΕΝΑΣ ΦΡΟΥΡΟΣ
Καλείται ο πρώτος λεμφαδένας απορροής του λεμφικού δικτύου από την περιοχή του όγκου, άρα της καρκινικής μετάστασης κυττάρων από τον όγκο. Η σήμανση γίνεται με ένεση ραδιοκολλοειδούς ουσίας ή χρωστικής ενδοδερμικά στην περιοχή του όγκου.
ΜΕΘΟΔΟΙ ΕΝΤΟΠΙΣΜΟΥ ΛΕΜΦΑΔΕΝΑ ΦΡΟΥΡΟΥ
- Εντόπιση με Χρωστική (συνήθως μπλέ του μεθυλενίου).
- Ραδιο-Ισοτοπική εντόπιση (γ- probe).
- Συνδυασμός των δύο μεθόδων.
ΝΕΟΤΕΡΑ ΔΕΔΟΜΕΝΑ
Τα τελευταία χρόνια για τον περιορισμό της νοσηρότητας από την επέμβαση στην μασχάλη, στα πλαίσια κλινικών πρωτοκόλλων ανά τον κόσμο, υιοθετήθηκε σαν προσπάθεια ασφαλούς σταδιοποίησης του καρκίνου του Μαστού. Η ανεύρεση του και η βιοψία αναδεικνύει τη διήθηση ή όχι των μασχαλιαίων λεμφαδένων με υψηλή αξιοπιστία που φτάνει έως 96%.
ΜΕΤΕΓΧΕΙΡΗΤΙΚΗ ΠΑΡΑΚΟΛΟΥΘΗΣΗ
Αποσκοπεί
- Έγκαιρη διάγνωση Τοπικής Υποτροπής.
- Εμφάνιση Καρκίνου στον άλλο Μαστό.
- Παρουσία Συστηματικών Μεταστάσεων.
Κλινική Εξέταση:
Αξιολόγηση συμπτωμάτων ή ευρημάτων αυτοψηλάφησης, κλινική παρακολούθηση.
Αιματολογικές Εξετάσεις- Βιολογικές Δείκτες ανά έτος:
- Γενική Αίματος.
- Ηπατική Βιοχημεία (αλκαλική φωσφατάση → ηπατικές και οστικές μεταστάσεις).
- Μονοκλωνικό Αντίσωμα Ca 15-3 (ανίχνευση συστηματικής υποτροπής).
- Καρκινο-εμβρυακό αντιγόνο (CEA) σε συνδυασμό με το Ca 15-3.
Ακτινολογικός Έλεγχος: Rö θώρακος.
- Προεγχειρητικά (για σταδιοποίηση νόσου).
- Μετεγχειρητικά (έλεγχος πνευμονικών μεταστάσεων).
U/S Ήπατος: έλεγχος ηπατικών μεταστάσεων.
Σπινθηρογράφημα οστών: Έλεγχος οστικών μεταστάσεων.
Μαστογραφία: έλεγχος στον συγκεκριμένο μαστό (επί συντηρητικών επεμβάσεων) καθώς και στον άλλο μαστό.
CT θώρακος – κοιλίας.
Μαγνητική τομογραφία.
Παρακέντηση και κυτταρολογική εξέταση ή βιοψία κάθε ύποπτης βλάβης.
ΓΕΝΙΚΟ ΣΥΣΤΗΜΑ ΠΑΡΑΚΟΛΟΥΘΗΣΗΣ
| ΕΞΕΤΑΣΗ | ΣΥΧΝΟΤΗΤΑ | ΣΚΟΠΟΣ |
| Κλινική εξέταση, αξιολόγηση συμπτωμάτων,
λήψη ιστορικού. |
Ανά 3μήνες/ τα πρώτα 2 χρόνια, μετά/ 6μηνο ή ετήσια. | Ανίχνευση τοπικής υποτροπής ή μεταστάσεων στο 90% των ασθενών. |
| Μαστογραφία. | Ετήσια. | Έλεγχος τοπικής υποτροπής ή Ca στον άλλο μαστό. |
| U/S Διακολπικός Έλεγχος (μήτρας – ωοθηκών). | Ετήσιος. | Ασθενείς με λήψη Ταμοξιφαίνη. |
| Αιματολογικός έλεγχος, ογκολογικοί δείκτες, απεικονιστικές μέθοδοι | Επί κλινικών ενδείξεων τοπικής υποτροπής ή μεταστάσεων. | Συμβολή στην καλύτερη αντιμετώπιση και πορεία της νόσου. |
ΕΠΙΠΛΟΚΕΣ ΜΑΣΤΕΚΤΟΜΗΣ
Διεχειρητικές:
- Αιμορραγία.
- Διατομή Μεσόπλευρο – Βραχιονίου Νεύρου → Υπαισθησία μασχάλης.
- Τραυματισμός Μακρού Θωρακικού νεύρου → Δυσμορφία ωμοπλάτης.
- Τραυματισμός Θωρακοραχιαίου νεύρου → Δυσκολία απαγωγής ώμου.
- Τραυματισμός Μασχαλιαίας Φλέβας.
- Πνευμοθώρακας.
Άμεσες Μετεγχειρητικές:
- Συλλογή Λέμφου.
- Νέκρωση Κρημνών Δέρματος.
- Μόλυνση Τραύματος και ουλής – Λεμφαγγειϊτίδα Τραύματος.
- Δυσκαψία Ώμου.
- Πρώϊμο Λεμφοίδημα.
Απώτερες Μετεγχειρητικές ( έως 16%):
- Λεμφοίδημα άνω άκρου (ιδίως μετά από ακτινοθεραπεία).
- Συμπίεση Νεύρων Βραχιονίου Πλέγματος ή Καρπιαίου Σωλήνα (>50% με λεμφοίδημα, παραισθησία και πόνο άνω άκρου).
ΑΠΟΚΑΤΑΣΤΑΣΗ ΤΟΥ ΜΑΣΤΟΥ ΜΕΤΑ ΑΠΟ ΜΑΣΤΕΚΤΟΜΗ
Η αποκατάσταση του μαστού μετά από επέμβαση μαστεκτομής μπορεί να είναι είτε άμεση, να γίνει δηλαδή στον ίδιο χειρουργικό χρόνο (ταυτόχρονα) με την επέμβαση της μαστεκτομής, είτε απώτερη μετά από κάποιο χρονικό διάστημα ανάλογα με την κατάσταση του δέρματος της περιοχής.
Άμεση Αποκατάσταση
Η άμεση αποκατάσταση του μαστού γίνεται σε μια ή δύο φάσεις (χρόνους): κατά τη διάρκεια μιας μαστεκτομής με διατήρηση του δέρματος (SKIN SPARING) ή και του συμπλέγματος θηλής – θηλαίας άλω (NIPPLE SPARING), με απ’ ευθείας τοποθέτηση ενθέματος σιλικόνης (ανατομικού προφίλ) και άμεση αρχή των ακόλουθων θεραπευτικών χειρισμών (χημειοθεραπεία), διαφορετικά τοποθετείται διατατήρας ιστών (tissue expander) κάτω από τους θωρακικούς μύες, ο οποίος διατείνεται σταδιακά (ανά 7-10 ημέρες) και δίνει τη δυνατότητα να αποκαταστήσουμε τον μαστό μετά από λίγο διάστημα με μόνιμο ένθεμα σιλικόνης. Η διαδικασία αυτή δεν αναιρεί τον ογκολογικό χειρισμό της ασθενούς (χημειοθεραπεία ή ακτινοβολία) απλώς τον καθυστερεί μικρό χρονικό διάστημα ολίγων εβδομάδων (6-8 εβδομάδες), που δεν θεωρείται κρίσιμο για την πρόγνωση της νόσου. Η τοποθέτηση ενθέματος σιλικόνης μετά τη διάταση του δέρματος, είναι μια χαμηλής βαρύτητας επέμβαση. Επιπλέον η παρακολούθηση του μαστού για τυχόν τοπική υποτροπή του όγκου δεν εμποδίζεται από το ένθεμα.
Απώτερη αποκατάσταση
Λέγεται η αποκατάσταση η οποία πραγματοποιείται αρκετό χρονικό διάστημα μετά από την αρχική επέμβαση μαστεκτομής και αφού έχει ολοκληρωθεί η θεραπεία της ασθενούς (χημειοθεραπεία, ή και ακτινοθεραπεία). Όταν η ασθενής δεν έχει υποβληθεί σε ακτινοθεραπεία η αποκατάσταση του μαστού ακολουθεί τη ίδια διαδικασία, που πριν αναφέραμε. Την τοποθέτηση, δηλαδή, διατατήρα ιστών για να δημιουργήσουμε περίσσεια δέρματος και στη συνέχεια αντικατάστασή του με μόνιμο ένθεμα σιλικόνης. Είναι λοιπόν δύο επεμβάσεις: μία για την τοποθέτηση του διατατήρα και μία για την αντικατάστασή του με το μόνιμο ένθεμα αφού προηγουμένως αυτό έχει διαταθεί σε εβδομαδιαίες επισκέψεις. Και οι δύο επεμβάσεις είναι εύκολες με την ασθενή να εξέρχεται από την κλινική την ίδια ημέρα.
Σε περίπτωση που η ασθενής έχει υποβληθεί σε ακτινοθεραπεία, το δέρμα έχει χάσει την ελαστικότητά του και έχει μειωμένη αιμάτωση. Στην περίπτωση αυτή δεν μπορούν να χρησιμοποιηθούν ενθέματα σιλικόνης. Η επέμβαση επιλογής στην περίπτωση αυτή είναι η μεταφορά αιματούμενου ιστού ( κρημνού). Ο πλέον προτεινόμενος και πιο συχνά χρησιμοποιούμενος κρημνός είναι ο TRAM (εγκάρσιος κρημνός του ορθού κοιλιακού μυός) που χρησιμοποιεί για την αποκατάσταση του μαστού το κάτω μέρος της κοιλιακής χώρας. Με τη τεχνική αυτή επιτυγχάνουμε ένα άριστου αποτέλεσμα επανόρθωσης με υφή του δέρματος συμβατή με το μαστό και ταυτόχρονα κάνουμε και μια κοιλιοπλαστική συνήθως αναγκαία στις περισσότερες ασθενείς. Η επέμβαση αυτή είναι βαρύτερη και επιβάλλει νοσηλεία της ασθενούς για λίγες ημέρες. Ο δεύτερος σε συχνότητα χρησιμοποιούμενος κρημνός είναι εκείνος του πλατύ ραχιαίου μυός (LDF), ο οποίος όμως για να επιτύχουμε περισσότερο όγκο απαιτεί και τη χρήση ενθέματος σιλικόνης. Μειονέκτημα επίσης του κρημνού αυτού είναι η τροποποίηση της πίσω γωνίας της μασχάλης αφού ο μυς αυτός τη σχηματίζει, και επίσης η πιθανότητα να δημιουργηθεί δύσμορφη ουλή στη περιοχή από την οποία λαμβάνεται ο κρημνός αυτός. Και για αυτή την επέμβαση χρειάζεται η παραμονή της ασθενούς στο Νοσοκομείο για λίγες ημέρες. Υπάρχουν και άλλοι κρημνοί που μπορούν να χρησιμοποιηθούν για την αποκατάσταση του μαστού αλλά η χρήση τους είναι λιγότερο συχνή.

